HIỆU QUẢ KÉO DÀI THỜI GIAN SỐNG THÊM KHÔNG TIẾN TRIỂN VỚI OLAPARIB TRONG ĐIỀU TRỊ UNG THƯ TIỀN LIỆT KHÁNG CẮT TINH HOÀN DI CĂN
Dịch giả: Phạm Duy Tú Anh
Hiệu đính: TS. Võ Đức Duy
Tóm tắt:
Trước đây, Olaparib đã được báo cáo kéo dài thời gian sống thêm bệnh không tiến triển hơn 3 tháng so với sử dụng enzalutamide hay abiraterone + prednisone như một liệu pháp kiểm soát cho bệnh nhân ung thư tiền liệt kháng cắt tinh hoàn di căn (mCRPC) đã được điều trị trước đó bằng hormon thế hệ tiếp theo. Tuy nhiên, sử dụng NHA (abiraterone acetate + prednisone hoặc enzalutamide) gây ra tác dụng phụ nghiêm trọng, làm ảnh hưởng đến chất lượng sống của bệnh nhân cùng với thời gian sống còn toàn bộ (Overall Survival) với liệu pháp kiểm soát chưa được báo cáo. Chính vì điều đó, việc nghiên cứu tính hiệu quả của Olaparib như một liệu pháp thay thế đã được xem xét.
TỔNG QUAN
Ung thư tiền liệt kháng cắt tinh hoàn (CRPC) là một dạng ung thư tiến triển không còn đáp ứng hoàn toàn với các liệu pháp làm giảm Testosteron trước đó. Với CRPC di căn (mCRPC), bệnh có thể lan đến các hạch bạch huyết lân cận, xương, bàng quang, trực tràng, gan, phổi và có thể đến não.
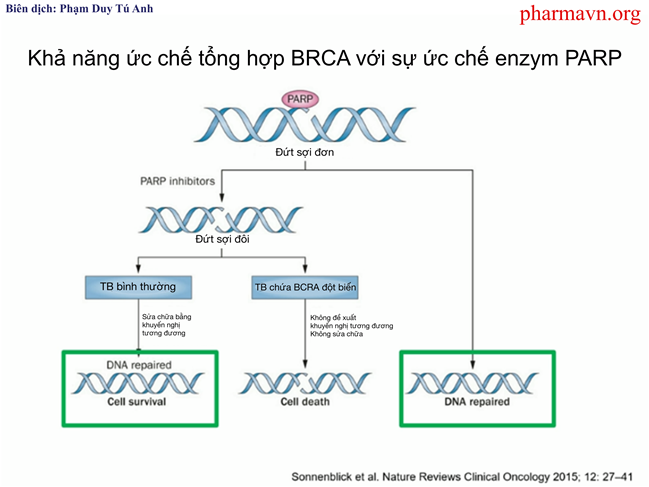
Olaparib là một chất ức chế poly ADP ribose polymerase (PARP) – một enzyme tham gia trong quá trình sửa chữa DNA của tế bào ung thư. Tomas Lindahl, Paul Modrich và Aziz Sancar được trao thưởng giải Nobel hóa học (2015) vì đã phát hiện ra sự khiếm khuyết trong hệ thống sửa chữa DNA gây ra ung thư (ví dụ: trong quá trình tái tạo DNA có sự sửa chữa/cắt bỏ một vài bazơ/nucleotit hay việc bắt cặp sai lệch đã làm thay đổi gen tạo thành các gen làm tăng yếu tố nguy cơ gây ung thư tuyến tiền liệt như HPC1, HPC2, HPCX, CAPB, ATM, FANCA, HOXB13, …). Vì vậy, việc sử dụng thuốc trị ung thư tác động lên DNA repair là một đột phá trong điều trị ung thư nhắm trúng đích vì nó không ảnh hưởng quá nhiều đến các tế bào bình thường xung quanh. Olaparib ức chế PARP giúp cho việc phong bế quá trình sửa chữa tế bào của các khối ung thư, gây ra tình trạng tích lũy các DNA đứt gãy từ đó làm tăng độc tính và tế bào ung thư sẽ bị chết. Đây là liệu pháp duy nhất được FDA chấp thuận điều trị cho 3 loại ung thư tiến triển di căn như ung thư buồng trứng, ung thư tuyến tiền liệt di căn[1], ung thư tụy và ung thư vú.
PHƯƠNG PHÁP NGHIÊN CỨU
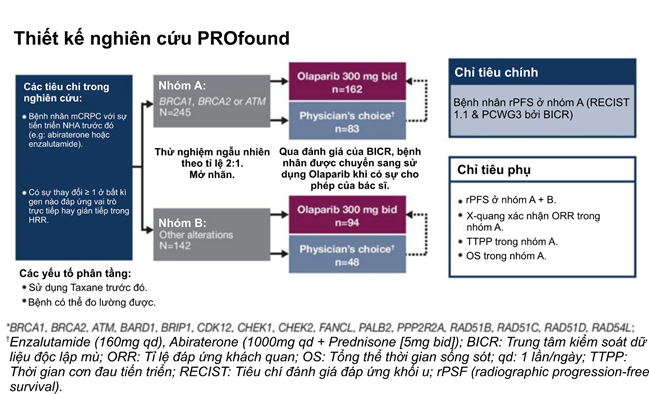
- Đối tượng nghiên cứu: Bệnh nhân nam mắc ung thư tiền liệt kháng cắt tinh hoàn di căn tiến triển sau khi khởi trị bằng Enzalutamide hoặc Abiraterone acetate cộng với Prednisone hoặc cả hai (đối tượng được tuyển chọn dựa trên thử nghiệm giải trình thự thế hệ tiếp theo FoundationOne CDx nhằm xác định các bệnh nhân tiềm năng).
- Thiết kế nghiên cứu: Một thử nhiệm mở nhãn (open – label) ngẫu nhiên, phase 3, có đối chứng được chỉ định ngẫu nhiên 2 nhóm bệnh nhân theo tỉ lệ 2:1 như sau:
- Nhóm bệnh (256 bệnh nhân): Chỉ dùng Olaparib (PO) 300mg x 2 lần/ngày.
- Nhóm chứng (131 bệnh nhân): Được chỉ định dùng Enzalutamide (PO) (160mg x 1 lần/ngày) hay Abiraterone acetate (PO) (1000mg x 1 lần/ngày) + Prednisone (PO) (5mg x 2 lần/ngày) như một liệu pháp kiểm soát.
Lưu ý:
- Việc sử dụng thuốc được duy trì cho đến khi bệnh nhân tử vong do bất kì nguyên nhân nào.
- Bệnh nhân ở nhóm chứng có thể chuyển sang sử dụng Olaparib như một liệu pháp điều trị tiếp theo nếu sự tiến triển bệnh vẫn tiếp tục (được đánh giá trước ngày 4/6/2019 – giới hạn dữ liệu phân tích).
Nhóm thử nghiệm được lấy từ 2 nhóm thuần tập:
- Nhóm A (245 bệnh nhân): Đột biến gen ít nhất xuất hiện 1 trong 3 kiểu gen BRCA1, BRCA2 hoặc
- Nhóm B (142 bệnh nhân): đột biến gen ít nhất xuất hiện 1 trong 12 kiểu gen còn lại đã được xác định trước đó. (BRIP1, BARD1, CDK12, CHEK1, CHEK2, FANCL, PALB2, PPP2R2A, RAD51B, RAD51C, RAD51D và RAD54L.)
Thời gian sống sót tổng thể ở nhóm thuần tập A được phân tích bằng kiểm định Logrank, alpha – control đạt 60% ở mức trưởng thành dữ liệu. Các chỉ tiêu chính và chỉ tiêu phụ khác đã được báo cáo trước đây.
KẾT QUẢ NGHIÊN CỨU
- Nhóm A: 148/245 bệnh nhân đã tử vong (60%), thời gian sống thêm bệnh không tiến triển trung bình là 19.1 tháng với Olaparib, 14.7 tháng với liệu pháp kiểm soát (HR = 0.69; khoảng tin cậy (CI) là 95%; P = 0.02). Một phân tích điều chỉnh chéo từ liệu pháp kiểm soát sang Olparib. Cho thấy tỷ lệ nguy cơ tử vong là 0.42 (CI = 95%; 0.19 – 0.91).
- Nhóm B: 100/142 bệnh nhân đã tử vong (70%), thời gian sống thêm bệnh không tiến triển trung bình là 14.1 tháng với Olaparib, 11.5 tháng với liệu pháp kiểm soát (HR = 5.1; khoảng tin cậy (CI) là 95%). Một phân tích điều chỉnh chéo từ liệu pháp kiểm soát sang Olaparib. Như vậy, tỷ lệ nguy cơ tử vọng là 0.79 (CI = 95%; 0.51 – 1.25).
Trong tổng thể dân số (A + B), thời gian sống thêm bệnh không tiến triển trung bình là 17.3 tháng với Olaparib và 14 tháng với liệu pháp kiểm soát. Như vậy nhìn chung, 86/131 bệnh nhân (66%) trong nhóm kiểm soát chuyển sang dùng Olaparib (cụ thể là 56/83 bệnh nhân (67%) trong nhóm A). Một phân tích độ nhạy điều chỉnh chéo sử dụng Olaparib cho thấy HR = 0.42 (CI = 95%; 0.19 đến 0.91) ở nhóm A; HR = 0.83 (CI = 95%; 0.11 – 5.98) ở nhóm B và HR = 0.55 (CI = 95%; 0.29 – 1.06) ở tổng thể 2 nhóm.
Kết quả, bệnh nhân mắc mCRPC trong nhóm A (với đột biến ở một trong 3 gen BRCA1, BRCA2 hoặc ATM) được sử dụng Olaparib có thời gian sống còn toàn bộ lâu hơn 4.4 tháng so với bệnh nhân chỉ sử dụng liệu pháp kiểm soát, nguy cơ tử vong thấp hơn 31% và thời gian điều trị trung bình với Olaparib là 4.8 tháng, lâu hơn so với nhóm chứng (liệu pháp kiểm soát) là 3.9 tháng.
KẾT LUẬN
Olaparib cho tổng thể thời gian sống còn toàn bộ lâu hơn 3.3 tháng so với nhóm dùng liệu pháp kiểm soát (mặc dù có sự chuyển đối đáng kể về số lượng bệnh nhân từ nhóm chứng sang nhóm Olaparib để tiếp tục điều trị).
Khả năng chống khối u và sự ức chế PARP ở bệnh nhân mCRPC thay đổi tùy theo vị trí thay đổi trong sửa chữa DNA mà chúng thể hiện (đặc biệt với những đối tượng được xác định đột biến ở gen BRCA2 cho đáp ứng thuốc cao hơn).
Tỷ lệ sống sót tổng thể được quan sát ở những bệnh nhân mất gen ATM ở nhóm Olaparib cao hơn so với nhóm chứng.
Theo thử nghiệm thiết kế PROfound được sử dụng dữ liệu từ các thí nghiệm ngẫu nhiên, có đối chứng, giai đoạn 3, bệnh nhân mCRPC đã xác định tiến triển bệnh khi sử dụng liệu pháp hormone thế hệ tiêp theo có đột biến 1 trong 3 gen BRCA1, BRCA2 hoặc ATM thì tổng thời gian sống sót với Olaparib lâu hơn liệu pháp kiểm soát (Enzalutamide hoặc Abiraterone + Prednisone).
Các tác dụng phụ đã được ghi nhân khi sử dụng Olaparib như thiếu máu, buồn nôn, mệt mỏi, …
Olaparib cho điều trị đầu tay có thể có lợi thế hơn so với việc điều trị thay thế.
[1] Thử nghiệm lâm sàng PROfound được thực hiện bởi công ty dược AstraZeneca cùng cộng sự ở viện nghiên cứu ung thư ở Luân Đôn và quỹ The Royal Marsden NHS Foundation Trust cho thấy Olaparib là thuốc điều trị ung thư trúng đích đầu tiên nhắm vào lỗi gen tái tạo và sửa chữa DNA lỗi thành công, mở bước cải tiến lớn hơn so với điều trị bằng hormone truyền thống (sử dụng NHA) như hiện nay để kiểm soát cho bệnh nhân mCRPC.
TÀI LIỆU THAM KHẢO
- Hussain, M., Mateo, J., Fizazi, K., Saad, F., Shore, N., Sandhu, S., Chi, K.N., Sartor, O., Agarwal, N., Olmos, D. and Thiery-Vuillemin, A., 2020. Survival with Olaparib in Metastatic Castration-Resistant Prostate Cancer. New England Journal of Medicine.
- https://vi.wikipedia.org/wiki/Olaparib, truy cập vào ngày 4/10/2020.
- AstraZeneca (2020). LYNPARZA is the only PARP inhibitor approved for the following 4 types of advanced cancer [online], viewed 13/12/2020, from < https://www.lynparza.com/>.
- Urology Care Foundation (2020). WHAT YOU SHOULD KNOW ABOUT mCRPC Metastatic Castration-Resistant Prostate Cancer [online], Urology Care Foundation, viewed 13/12/2020, from < https://www.urologyhealth.org/educational-resources/mcrpc-what-you-should-know>.